Calendário científico de novembro de 2023
Reduzir o volume de trabalho e promover o diagnóstico rápido de infeções do trato urinário
O que faz das infeções do trato urinário um fator de resistência antimicrobiana (RAM)?
Diagnósticos de rotina demorados
Receita empírica de medicamentos
Sintomas relacionados com a ITU (p. ex., febre)
Negligenciar o diagnóstico de ITU
Tratamento com fitofármacos
Congratulations!
That's the correct answer!
Sorry! That´s not completely correct!
Please try again
Sorry! That's not the correct answer!
Please try again
Notice
Please select at least one answer
História do caso
Informação científica de suporte
A infeção do trato urinário (ITU) é uma das infeções bacterianas mais comuns, com cerca de 400 milhões de pessoas (homens e mulheres) afetadas todos os anos, em todo o mundo [R31-1]. As mulheres são especialmente afetadas por esta infeção, já que 60% de todas as mulheres sofrem uma ITU em algum momento da sua vida [R31-2] e 30-45% das mulheres sofrem ITU recorrentes (uma ITU recorrente define-se como uma infeção nos três meses seguintes ou no ano seguinte após a infeção primária [R31-3]).
A prevalência das ITU também é responsável por um impacto significativo desta infeção nos sistemas de saúde e nas sociedades, uma vez que as ITU são responsáveis por milhões de consultas médicas anuais [R31-4], por cargas de trabalho significativas para os laboratórios clínicos [R31-5] e por aproximadamente 15% de todas as receitas de antibióticos nos EUA e na Europa [R31-6]. Entre estas receitas de antibióticos, um grande número de prescrições é efetuado empiricamente sem um diagnóstico adequado [R31-7]. Por conseguinte, as ITU podem ser consideradas um grande fator de resistência antimicrobiana (RAM) [R31-8] e o diagnóstico adequado das ITU pode ajudar a evitar as prescrições desnecessárias de antibióticos e promover tratamentos rápidos e específicos.
Reduzir o volume de trabalho e promover o diagnóstico rápido de infeções do trato urinário
As infeções do trato urinário causam uma carga de trabalho significativa aos laboratórios de diagnóstico, sendo que até 80% das amostras se revelam negativas para a infeção. O diagnóstico clássico de uma ITU é um procedimento moroso, uma vez que é necessário efetuar culturas de urina e testes de suscetibilidade aos antibióticos. A prescrição empírica de antibióticos é frequentemente uma consequência dessa situação, o que contribui para o aumento das resistências antimicrobianas [R32-1].
Várias investigações sobre o desempenho analítico demonstraram que a UF Series tem o potencial de excluir a ITU pela ausência de bacteriúria, o que poderá ter um impacto positivo nos fluxos de trabalho e nas cargas de trabalho microbiológicas [p. ex., R32-2]. Uma vez que a ausência de bacteriúria é observada na grande maioria das amostras suspeitas de ITU, esta implica a ausência de uma ITU bacteriana, o que elimina a necessidade de processamento diagnóstico adicional destas amostras através de cultura de urina.
Gilboe et al. [R32-3] demonstraram um potencial significativo de uma combinação da contagem de bactérias e leucócitos na exclusão de ITU. Neste caso, cerca de 42% de todas as amostras suspeitas de ITU podem ser diretamente comunicadas como negativas no dia da receção da amostra (Fig.1, ramo esquerdo).
Além disso, foi investigado o potencial impacto do sinalizador "BACT Info" na melhoria dos fluxos de trabalho e dos tempos de comunicação. Neste caso, o desempenho do sinalizador "Gram negativo?" neste contexto permitiu saltar o passo da cultura de urina e que fosse realizada uma abordagem direta de teste de suscetibilidade aos antibióticos (AST). Isto reduziu o tempo de comunicação dos perfis de suscetibilidade aos antibióticos (ASP) para amostras positivas para ITU com bacteriúria Gram negativa. No total, em 53% das amostras de ITU, pode ser comunicado um perfil de suscetibilidade aos antibióticos no dia seguinte à receção da amostra (Fig. 1, ramo central).
Apenas para amostras positivas para ITU com bacteriúria Gram positiva ("Gram positiva?") ou populações mistas ("Gram pos/neg?") era necessário o processo de diagnóstico completo, incluindo cultura de urina. Contudo, isto só afeta uma minoria dos casos suspeitos de ITU e apenas 5% das amostras podem ser notificadas com um perfil de suscetibilidade aos antibióticos dois dias após a receção da amostra (Fig.1, ramo direito).
Esta investigação realça o potencial da UF-Series para reduzir o volume de trabalho das culturas de urina e para melhorar a eficiência dos fluxos de trabalho e os tempos de comunicação, promovendo uma abordagem de diagnóstico rápido.

Representado na imagem do calendário: Infeção do trato urinário superior
As infeções do trato urinário superior resultam da ascensão dos agentes patogénicos da bexiga até aos ureteres e aos rins. Dependendo da progressão da infeção do trato urinário superior, a infeção é ainda diferenciada em ureterite, pielonefrite e nefrite. Embora uma ITU superior não seja, por si só, definida como uma ITU complicada, a diferenciação entre infeção do trato urinário superior e inferior é de relevância clínica, uma vez que o acometimento renal se correlaciona com complicações e resultados clínicos mais graves [R33-1].
Havendo uma prevalência de 13 e 3 casos por cada 10.000 casos de ITU em mulheres e homens, respetivamente, a incidência de ITU superior é menor do que a de ITU inferior [R33-2] e coincide com sintomas adicionais e mais graves, como dor e desconforto nos flancos, na região lombar ou à volta dos órgãos genitais, temperatura elevada, tremores ou arrepios, fadiga e diarreia [R33-3].
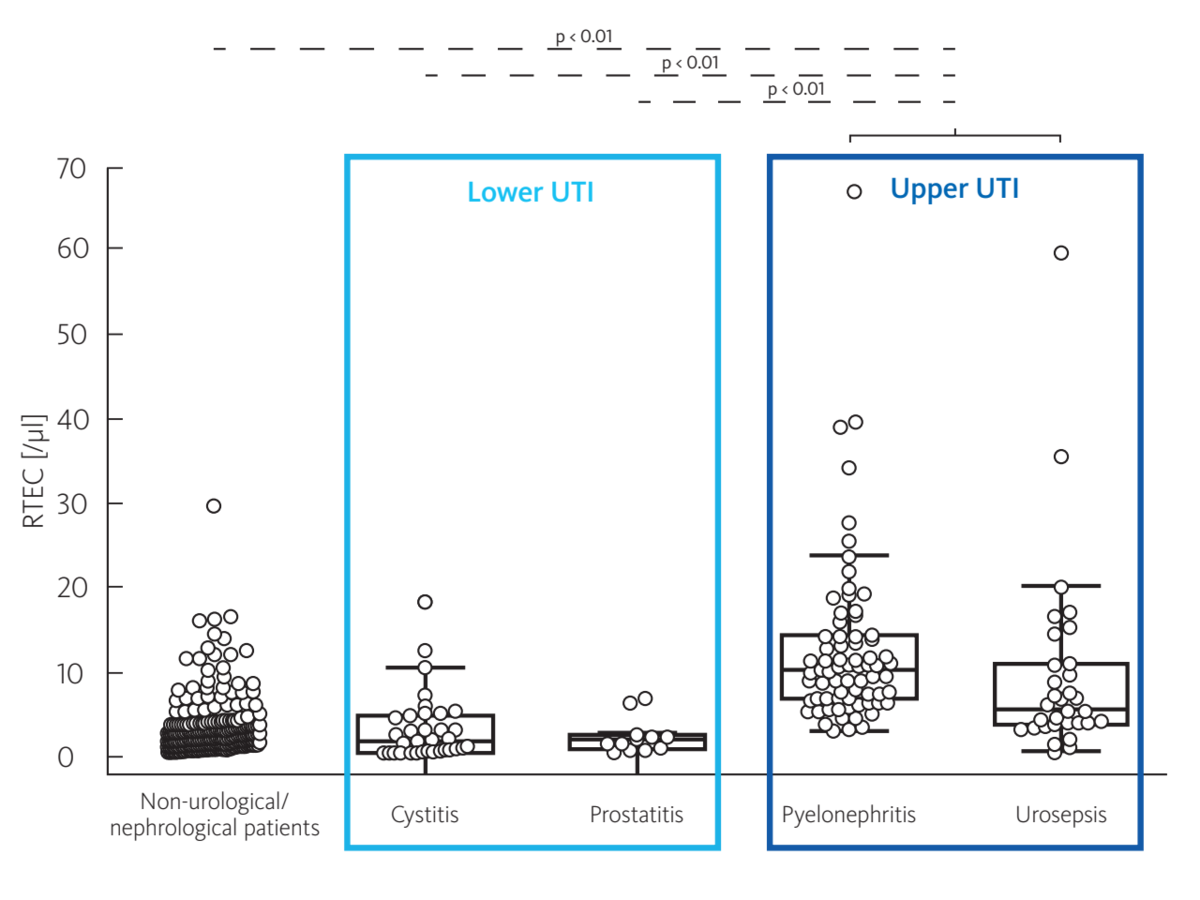
Na UF-Series, Oyaert et al. demonstraram o potencial de diferenciação entre infeção do trato urinário superior e inferior através da utilização do parâmetro RTEC para a deteção de células epiteliais tubulares renais (Fig. 2). Concluíram que, em doentes com ITU confirmada, a presença de RTEC indica uma infeção do trato urinário superior. Nestas investigações, o desempenho diagnóstico deste parâmetro foi superior ao dos marcadores clássicos de infeções do trato urinário superior, como a α1-microglobulina [R33-4].
Referências
[1] R31-1 Yang X, Chen H, Zheng Y, Qu S, Wang H and Yi F (2022): Disease burden and long-term trends of urinary tract infections: A worldwide report. Front Public Health 10:888205.
[2] R31-2 Flores-Mireles AL, Walker JN, Caparon M and Hultgren SJ (2015): Urinary tract infections: epidemiology, mechanisms of infection and treatment options. Nat Rev Microbiol 13(5):269-84.
[3] R31-3 Gupta K and Trautner BW (2013): Diagnosis and management of recurrent urinary tract infections in non-pregnant women. BMJ 346:f3140.
[4] R31-4 Foxman B (2013): Urinary tract infection syndromes: occurrence, recurrence, bacteriology, risk factors, and disease burden. Infect Dis Clin North Am 28(1):1-13.
[5] R31-5 Wilson ML and Gaido L (2004): Laboratory diagnosis of urinary tract infections in adult patients. Clin Infect Dis 38(8):1150-8.
[6] R31-6 Foxman B (2002): Epidemiology of urinary tract infections: incidence, morbidity, and economic costs. Am J Med. 2002 Jul 8;113 Suppl 1A:5S-13S.
[7] R31-7 Pujades-Rodriguez M, West RM, Wilcox MH and Sandoe J (2019): Lower Urinary Tract Infections: Management, Outcomes and Risk Factors for Antibiotic Re-prescription in Primary Care. EClinicalMedicine 14:23-31.
[8] R31-8 O'Brien M, Marijam A, Mitrani-Gold FS, Terry L, Taylor-Stokes G and Joshi AV (2023): Unmet needs in uncomplicated urinary tract infection in the United States and Germany: a physician survey. BMC Infect Dis 23(1):281.
[9] R32-1 Keller P (2019): The next step towards faster urinalysis Sysmex Xtra article
[10] R32-2 De Rosa R, Grosso S, Lorenzi S, Bruschetta G, Camporese A (2018): Evaluation of the new Sysmex UF-5000 fluorescence flow cytometry analyser for ruling out bacterial urinary tract infection and for prediction of Gram-negative bacteria in urine cultures. Clinica Chimica Acta 484:171–178.
[11] R32-3 Gilboe HM, Reiakvam OM, Aasen L, Tjade T, Bjerner J, Ranheim TE and Gaustad P (2021): Rapid diagnosis and reduced workload for urinary tract infection using flowcytometry combined with direct antibiotic susceptibility testing. PLoS One 16(7):e0254064
[12] R33-1 Lane DR and Takhar SS (2011): Diagnosis and Management of Urinary Tract Infection and Pyelonephritis. Emerg Med Clin North Am 29(3):539–552.
[13] R33-2 Czaja CA, Scholes D, Hooton TM and Stamm WE (2007): Population-based epidemiologic analysis of acute pyelonephritis. Clin Infect Dis 45(3):273-80.
[14] R33-3 Hudson C and Mortimore G (2020): The diagnosis and management of a patient with acute pyelonephritis. Br J Nurs 29(3):144-150.
[15] R33-4 Oyaert M, Speeckaert M, Boelens J, Delanghe JR (2020): Renal tubular epithelial cells add value in the diagnosis of upper urinary tract pathology. Clin Chem Lab Med 58(4):597–604.